Содержание статьи:
- Что такое пульпит
- Причины заболевания
- Симптомы пульпита зуба
- Стадии развития пульпита
- Острый
- Гнойный
- Хронический
- Осложнения пульпита
- Диагностика пульпита
- Виды лечения пульпита зуба
- Биологический метод лечения
- Хирургическим методом
- Что делать до приема у врача
- Этапы лечения пульпита у взрослых
- Как вылечить пульпит в домашних условиях
- Лечение пульпита во время беременности
- Больно ли лечить пульпит
Одна из самых частых причин обращения пациентов к стоматологу – острая зубная боль, вызванная пульпитом. В большинстве случаев он развивается при длительно текущем кариозном процессе и отсутствии своевременного лечения. Пациенты, опробовав все народные средства и обезболивающие препараты, не знают, как облегчить боль при пульпите, и записываются на прием к стоматологу.
Основная задача врача при лечении не только устранение болевого синдрома, но и предотвращение развития осложнений. Чем длительнее воспаление, тем более опасен пульпит, поэтому не стоит откладывать свой визит к стоматологу.
Что такое пульпит
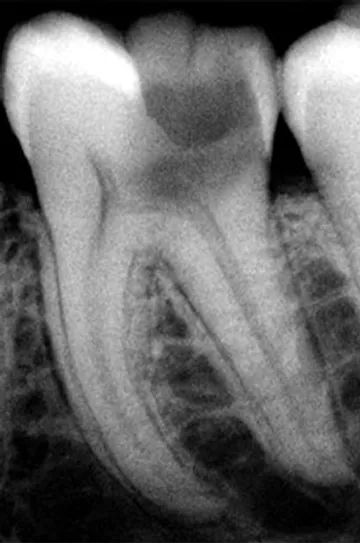
В статистике патологий ротовой полости это заболевание занимает 4 место и распространено, как среди взрослого населения, так и у детей. Патология представляет собой воспалительные изменения в пульпе зуба, которая представлена сосудисто-нервным пучком, отвечающим за его питание, чувствительность. Именно этим пульпит отличается от глубокого кариеса, и чем также объясняется необходимость быстрого лечения. Длительно текущий воспалительный процесс все больше вовлекает окружающие ткани и сохранить зуб в таком случае бывает невозможно. Только врач-стоматолог знает, как отличить пульпит от кариеса при осмотре, дополнительной диагностике. Определить пульпит помогают такие методы, как зондирование
Причины заболевания
Ведущая причина развития воспалительных процессов в пульпе – кариес и патогенные микроорганизмы, способствующие его возникновению. Среди других причин патологии выделяют:
- травмы зубочелюстной системы;
- неправильная методика лечения пульпита;
- тяжелая сопутствующая патология в организме (остеопороз, сахарный диабет);
- отсутствие правильной гигиены ротовой полости;
- запущенный хронический пародонтит;
- химические воздействия (кислотами, щелочами, пломбировочными составами низкого качества);
- повышенная стираемость зубов;
- минеральные отложения в области пульпы.
Травмы зубов, переломы в основании приводят к нарушению целостности поверхностных тканей и открывают ворота для проникновения инфекционных агентов в корневые каналы. Также они могут затрагивать сосудисто-нервный пучок, нарушая питание тканей и вызывая их некроз.
Некачественное стоматологическое лечение также приводит к реинфицированию и проникновению микроорганизмов в более глубокие слои зуба. Такая ситуация возможна, если в ходе лечебных процедур кариозная полость санирована не полностью, либо произошел термический ожог пульпы. Может ли болеть зуб после лечения пульпита? В первые 2-3 суток болевой синдром может сохраняться до стихания воспалительных процессов. Если боль усиливается и присоединяется повышение температуры, общая слабость необходимо обратиться к врачу.
Сопутствующие системные заболевания (сахарный диабет, иммунодефициты) оказывают отрицательное воздействие и на зубочелюстную систему, делая ее более восприимчивой к инфекциям. Повышенный уровень глюкозы в крови при сахарном диабете индуцирует развитие кариеса.
Несоблюдение гигиены ротовой полости способствуют усиленному образованию зубного налета, который является благоприятной средой для роста и размножения бактериальной флоры.
Хронический пародонтит с глубокими карманами, проникающими до корневой системы, — источник распространения патогенных микроорганизмов в область сосудисто-нервного пучка.
Различные химические воздействия нарушают целостность зубной эмали и способствуют проникновению бактерий вглубь.
Симптомы пульпита зуба
Клинические симптомы поражения пульпы зависят от степени тяжести воспалительного процесса и формы заболевания. Ведущий синдром – боль, которая может быть постоянной, либо периодической, давать реакцию на термические и химические раздражители, иррадиировать в заушную, височную области. Возникает она в ответ на поражение нерва.
Пациенты также могут жаловаться на такие симптомы:
- наличие кариозной полости;
- изменение цвета больного зуба;
- патологическая его подвижность;
- отек и покраснение десен в области поражения;
- неприятные ощущения при попадании в нее остатков пищи;
- общую слабость;
- повышение температуры;
- отсутствие аппетита;
- неприятный запах изо рта.
Если заболевание протекает в хронической форме, болевой синдром может отсутствовать, либо возникать в периоды обострения. В некоторых клинических случаях он проявляется только кровоточивостью десен.
Классификация и стадии развития пульпита зуба
В зависимости от течения патология может быть в острой и хронической форме. Независимо от клинических симптомов своевременное лечение требуется в обоих случаях, чтобы избежать присоединения осложнений. Острый вариант течения первоначально характеризуется очаговым процессом, в то время, как для диффузного характерен разлитой болевой синдром и проникновение инфекции в корневую часть.
Острый пульпит
Эта форма заболевания характеризуется резкой, пульсирующей болью, которая усиливается при нажатии и жевании. Чаще она возникает в ночное время, изматывая пациента и нарушая привычный режим.
Гнойный пульпит
Образование гноя сопровождается присоединением общей клинической симптоматики (гипертермия, слабость, головные боли) и требует немедленного обращения к врачу.
Хронический пульпит
Для хронической формы заболевания характерно отсутствие болевого синдрома и других симптомов. Хронический пульпит представлен 3 формами:
- фиброзной;
- гангренозной;
- гипертрофической.
Фиброзный вариант сопровождает начальные стадии заболевания и проявляется отечностью и болью различной интенсивности.
Гангренозная форма – инфицирование ткани зуба с атрофией нерва, пульпа становится грязно-серой.
В гипертрофическую стадию происходит разрастание грануляционной ткани, при нажатии на которую появляется гнойное отделяемое и кровь.
Осложнения пульпита зуба
Длительное отсутствие лечения воспаления в пульпе приводит к периодонтиту, переходу заболевания на костную ткань (периоститу), а также к опасным для жизни остеомиелиту и сепсису. Среди врачебных ошибок и осложнений при лечении пульпита выделяют:
- перфорацию стенок, дна зубной полости;
- перфорация дна верхнечелюстной пазухи, попадание в нее пломбировочного материала;
- поломка стоматологического инструментария внутри зуба;
- кровотечение из корневого канала.
Нарушение целостности зубной полости может привести к удалению органа, а попадание пломбировочных масс в верхнечелюстную пазуху – к развитию гайморита. В некоторых случаях части сломанных инструментов находя при повторной санации очага пульпита и сохранении болевого синдрома у пациента свыше 7 дней после лечения.
Биологический метод лечения может потерпеть неудачу, если врач не учел возрастную категорию пациента, устойчивость организма, индекс КПУ.
Причинами кровотечения из корневого канала считаются:
- неполная экстирпация пораженной пульпы;
- артериальная гипертензия;
- нарушения системы гемостаза у пациента;
- последствия введения анестезии.
Недопломбировка каналов, расположенных в корне зуба, приводит к вовлечению в процесс окружающих тканей и формированию периодонтита.
Диагностика пульпита зуба
Диагностические мероприятия, как и при любой другой стоматологической патологии, начинаются со сбора жалоб. Врач выясняет длительность болевого синдрома, присутствие реакции на термические и химические раздражители, лечился ли этот зуб ранее. Перед проведением хирургического лечения стоматолог убеждается в отсутствие аллергических реакций на медицинские препараты.
Осмотр ротовой полости позволяет врачу оценить общее состояние, определить вовлеченность в процесс других зубных единиц, присутствие гнойного отделяемого.
Стоматолог для уточнения диагноза использует:
- зондирование для оценки состояния зуба, качества проведенного ранее пломбирования;
- перкуссия для анализа болевого синдрома, который может отсутствовать при хронической форме заболевания;
- электроодонтодиагностика, определяющая электровозбудимость прульпы. Пульпит характеризуется показателем равным 18-60 мкА.
Дополнительно назначается инструментальная диагностика – рентгенологическое исследование, которое показывает скрытые кариозные полости, количество корневых каналов и другие важные для лечения особенности анатомии.
Виды лечения пульпита зуба
Лечение пульпита во многом зависит от стадии процесса и его распространенности. Врачи-стоматологи используют множество методик от биологического воздействия до хирургического вмешательства. Существует две большие группы методов лечения, которые предполагают сохранение пульпы жизнеспособной, либо ее удаление.
Биологический метод лечения пульпита
Показаниями к лечению пульпита этим методом являются обратимые виды пульпита. Технология позволяет индуцировать дентинообразование и сформировать барьер для бактериальной микрофлоры. Биологический метод предусматривает удаление пораженного участка дентина и медикаментозную обработку антисептиками. На дно сформированной и обработанной полости помещают лечебную прокладку. Какое лекарство кладут при пульпите в зуб? Лечебные прокладки содержат гидроокись кальция, позволяющую восстановить ткани. Повторный прием состоится через неделю, тогда устанавливается постоянная пломба.
Как лечат пульпит зуба хирургическим методом
Хирургическое вмешательство может проводиться с частичным сохранением пульпы при очаговом ее поражении и с полным ее удалением. Полная экстирпация пульпы проводится 2 методами:
- витальным;
- девитальным.
Девитальное удаление проводится после предварительной некротизации пульпы.
Что делать при пульпите зуба до приема у врача
При возникновении острой зубной боли рекомендуется немедленно записаться на прием к стоматологу. В период ожидания можно принять обезболивающие препараты из группы анальгетиков и постараться исключить химическое, термическое воздействие на зуб. Облегчить симптомы поможет соблюдение гигиены ротовой полости.
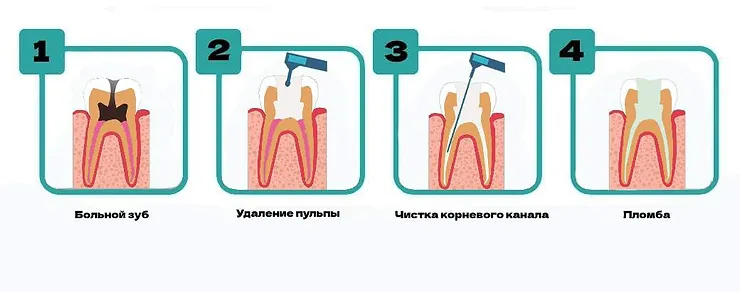
Этапы лечения пульпита у взрослых
Лечение воспалительных изменений в пульпе включает несколько этапов:
обезболивание с учетом аллергических реакций пациента;
- препарирование кариозной полости;
- конусообразное расширение корневых каналов;
- обработка, удаление продуктов распада, воспаления;
- установка временной (постоянной) пломбы.
Реже используется девиальная экстирпация с некротизацией пульпы мышьяковистыми и безмышьяковистыми соединениями, которая далее состоит из этих же этапов.
Как вылечить пульпит в домашних условиях народными средствами
При подозрении на заболевание не рекомендуется обращаться к народной медицине. Заболевание имеет инфекционную природу, а его развитие может привести к жизнеугрожающим состояниям вплоть до летального исхода.
Лечение пульпита во время беременности
Будущих мам конечно волнует вопрос: «А можно ли лечить зубы в период беременности?». Наличие современных обезболивающих препаратов позволяет быстро, безопасно устранить источник инфекции. Лечение пульпита у беременных также важно для сохранения здоровья будущего ребенка и остановки распространения инфекции по организму матери.
Больно ли лечить пульпит
Основной причиной поздней обращаемости пациентов служит страх боли во время стоматологических манипуляций. Самолечение часто приводит к осложнениям, а также ранней потере зубов. Современное оснащение стоматологий, наличие действенных и безопасных препаратов для местного, общего обезболивания, инновационных методик лечения, опытных врачей позволит быстро избавиться от боли, а также сохранить здоровую улыбку.
Своевременное обращение в клинику для лечения других стоматологических патологий предотвратит образование пульпита.



















